Периорбитальный отек: все, что нужно знать о заболевании
- Периорбитальный отек: все, что нужно знать о заболевании
- Связанные вопросы и ответы
- Что такое периорбитальный отек
- Какие причины могут вызвать периорбитальный отек
- Каковы симптомы периорбитального отека
- Как диагностируется периорбитальный отек
- Как лечится периорбитальный отек
- Могут ли другие заболевания глаз вызывать периорбитальный отек
Периорбитальный отек: все, что нужно знать о заболевании
Чаще отек в параорбитальной зоне проявляется с утра. Что до их видов, то классифицируют отечность по 4 признакам.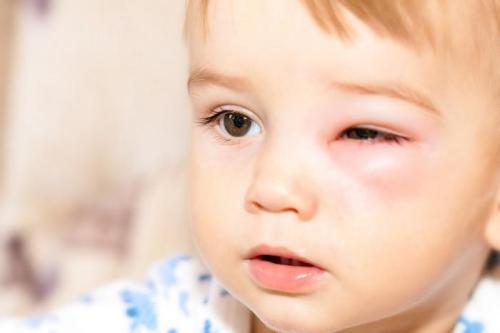
- Анатомия процесса «набухания». Отек бывает ембраногенным, гидростатическим, гипопротеинемическим.
- Локализация. Отек век может быть одно– и двухсторонними, локализованным в области верхнего/нижнего века, поражать внутренний или наружный край.
- Причина. В зависимости от провокатора различают воспалительный/невоспалительный, травматический, аллергический, патологический, физиологический отек.
- Устойчивость синдрома. По этому признаку отечность делят на единичную и постоянную/хроническую/застойную.
Среди наиболее частых причин, которые приводят к внешнему дефекту век, можно выделить нарушение режима отдыха, опасные диеты, вредные привычки, злоупотребление алкогольсодержащими и солеными/копчеными продуктами. Очень часто к отеку приводят всевозможные травмы (в том числе, татуаж) и реакции на укусы насекомых, механические повреждения кожи век.У детей отечность параорбитальной области в 80%+ случаев связана с:
- аллергией;
- инфекцией (конъюнктивит, блефарит, дакриоцистит, эндофтальмит, псевдотумор, абсцессы);
- воспалительными процессами.
Самая опасная форма отечности век – так называемый отек Квинке: он быстро развивается, может пройти самостоятельно, но нередко сопровождается распространением на все лицо и слизистые мембраны. Способен спровоцировать анафилаксию, удушье, приступ паники.
Сопровождение синдрома
Симптоматика синдрома отечности в случае с веками может сильно отличаться. Воспалительные процессы сопровождаются выраженным покраснением кожных покровов, болезненностью набухающей области, зудом в глазу, дискомфортом.Отек Квинке, как и большинство аллергических отеков, протекает практически без физического дискомфорта. Он более выражен визуально, глазная щель может полностью закрыться за считанные минуты, но спадает он тоже быстро и системными функциональными нарушениями (болевые эффекты, слабость, тошнота) сопровождается редко.Отек век, связанный с неправильным образом жизни, недосыпанием и прочими подобными причинами, часто проявляется после 30 лет. Обычно заметным такой дефект становится по утрам и ближе к вечеру. Болями не сопровождается, но может привести к устойчивому застойному отеку нижних век – жировой грыже.
Связанные вопросы и ответы:
Вопрос 1: Что такое периорбитальный отек
Ответ: Периорбитальный отек – это воспаление тканей вокруг глаза, которое может быть вызвано инфекцией, травмой или аллергией. Отек может быть локализован в верхней или нижней части глаза, а также вокруг век.
Вопрос 2: Какие симптомы могут быть связаны с периорбитальным отеком
Ответ: Симптомы периорбитального отека могут включать в себя боль, покраснение, отёк, покраснение, жжение или зуд вокруг глаза. Также могут быть затруднение при движении глазами, потеря зрения или двоение в глазах.
Вопрос 3: Какие факторы могут вызывать периорбитальный отек
Ответ: Периорбитальный отек может быть вызван инфекцией, такой как вирусный или бактериальный конъюнктивит, остеомиелит, остеомиелит, травма, аллергическая реакция или лекарственная реакция. Также могут быть связаны с заболеваниями, такими как акромегалия, саркоидоз или лимфома.
Вопрос 4: Как диагностируется периорбитальный отек
Ответ: Периорбитальный отек диагностируется путём осмотра глаз и лица врачом. Также может быть проведена рентгенография или компьютерная томография, чтобы определить причину отека.
Вопрос 5: Как лечится периорбитальный отек
Ответ: Лечение периорбитального отека зависит от его причины. Если отек вызван инфекцией, то может быть назначено лечение антибиотиками или противовирусными препаратами. Если отек вызван травмой, то может быть необходимо лечение травмы и устранение воспаления. Если отек вызван аллергией, то может быть назначено лечение противоаллергическими препаратами.
Вопрос 6: Как избежать периорбитального отека
Ответ: Чтобы избежать периорбитального отека, следует соблюдать гигиену глаз, избегать травм и аллергических реакций, а также регулярно посещать врача-офтальмолога для профилактического осмотра глаз.
Что такое периорбитальный отек
Периорбитальный дерматит – довольно распространенное заболевание, выявляемое у 4–5% населения. Чаще всего оно поражает женщин в возрасте 16-45 лет, а также детей. Очень часто эта проблема связана с длительным применением местных стероидных мазей и косметических средств. На долю аллергического контактного дерматита приходится от 31 до 72% из всех случаев периорбитального дерматита.2
Высыпания, зуд, покраснение, отёчность вокруг глаз, проявляющиеся вместе, носят название периорбитальный дерматит 1.
Почему возникает периорбитальный дерматит
Причины возникновения данного вида дерматита не очень ясны. Вероятно, есть связь с генетическими факторами и влиянием окружающей среды.
Факторы риска развития дерматита в области кожи век и рядом расположенных тканей:
- женский пол
- возраст (до 40–45 лет)
- наличие бронхиальной астмы
- наличие атопического дерматита (нарушенный защитный кожный барьер)
- наличие сезонной аллергии
- мутации в определенных генах
- нарушение микрофлоры в фолликулах ресниц
- инфекция, развивающаяся в фолликулах ресниц, например, демодекоз1
Факторы, провоцирующие развитие периорбитального дерматита
Факторами, приводящими к развитию периорбитального дерматита, являются:
Лекарственные препараты
- длительное использование высокоактивных местных стероидных кремов/мазей
- ингаляционные стероиды (используются при бронхиальной астме постоянно)
- системные стероиды (таблетки, инъекции)
- глазные капли с антибактериальными препаратами
Косметика
- декоративная косметика (тени, тушь, основа под макияж)
- солнцезащитные крема
- увлажняющие крема
Стоматологические средства
- фторсодержащие зубные пасты
- пломбировочный материал с амальгамой
Микроорганизмы
- Candida albicans
- DemodEx
- Fusiform bacteria
Другие триггеры
- гормональные добавки, включая комбинированные оральные контрацептивы
- факторы окружающей среды (ультрафиолет, холод, жара)
- эмоциональный стресс1,2
Симптомы периорбитального дерматита
Симптомами периорбитального дерматита являются:
- вовлечение в процесс верхних и нижних век
- появление на коже век мелких красных пятен или пузырьков
- шелушение кожи век
- зуд или ощущение жжения в области кожи вокруг глаз
- покраснение, сухость кожи вокруг глаз
Диагностика периорбитального дерматита
Диагностика периорбитального дерматита обычно не представляет сложностей и основана на осмотре поражённой кожи.
В некоторых случаях для подтверждения диагноза требуется биопсия кожи. Кожные аллергопробы и определение специфических иммуноглобулинов класса Е обычно не требуется2.
Какие причины могут вызвать периорбитальный отек
Развитие отека век является многоаспектным процессом, подверженным влиянию как патологических, так и непатологических факторов риска. Рассмотрим основные патологические и непатологические причины, способствующие развитию этого состояния.
Начнем с патологических факторов риска. Одним из основных механизмов, способствующих отеку век, является нарушение лимфатического дренажа. Лимфатическая система выполняет важную роль в поддержании баланса жидкости в организме, и ее дефекты могут привести к задержке жидкости в тканях век. Заболевания лимфатической системы (лимфедема) могут стать серьезным фактором риска развития отека.
Воспаление – еще одна патологическая причина отека век. Воспалительные процессы могут изменять проницаемость сосудистой стенки, что способствует выходу жидкости в окружающие ткани. Кроме того, хронические воспалительные заболевания, такие как ревматоидный артрит, могут влиять на состояние тканей век и вызывать отек.
Сердечная недостаточность также играет важную роль среди этиопатогенетических факторов риска. При сердечной недостаточности нарушается циркуляция крови, что может привести к задержке влаги в тканях, включая веки. Повышенное давление в венах может вызвать выход жидкости в межклеточное пространство.
Вазодилатация – расширение сосудов – также может быть патологическим механизмом, вызывающим отек век. Различные сосудистые нарушения, такие как варикозные вены или артериовенозные фистулы, могут изменять гемодинамику и способствовать отеку.
Среди непатологических факторов риска следует выделить физиологические изменения, связанные с возрастом. Эластичность и тонус сосудов уменьшаются, что может сказываться на лимфатическом дренаже и кровообращении в области век. Это может привести к более выраженной задержке жидкости и, следовательно, к отеку.
Гормональные изменения также могут играть важную роль в развитии отека век. Например, у женщин изменения в гормональном фоне в период менструального цикла, беременности или менопаузы могут влиять на уровень жидкости в тканях и способствовать отеку.
Одним из непатологических факторов, оказывающих влияние на отек век, является неправильное питание. Переедание, особенно употребление избыточного количества соли, может привести к задержке воды в организме и вызвать отек в области век.
Сниженная физическая активность – еще один непатологический фактор, который следует учитывать. Отсутствие регулярных физических нагрузок может привести к замедлению кровообращения и лимфатического оттока, что в свою очередь увеличивает риск отека век.
Факторы окружающей среды также могут оказывать влияние на состояние тканей век. Воздействие аллергенов, в том числе домашней пыли, пыльцы и химических веществ, может вызвать воспаление и отек в области век.
Генетическая предрасположенность также играет свою роль в формировании факторов риска отека век. Некоторые люди могут быть более подвержены нарушениям лимфатической дренажной функции или иметь особенности строения сосудов, что делает их более склонными к отекам.
Наконец, психосоматические факторы, такие как стресс и депрессия, могут также влиять на риск отека век. Стресс может вызывать изменения в гормональном фоне и сосудистой реакции, что в конечном итоге может привести к задержке жидкости в тканях.
Каковы симптомы периорбитального отека
Отечный синдром – это патологическое состояние, характеризующееся избыточным накоплением жидкости в межклеточном пространстве тканей, что приводит к появлению отёков. Этот синдром может быть локализованным, затрагивающим отдельные части тела, такие как ноги или лицо, или генерализованным, когда отёки распространяются по всему телу. Причинами отечного синдрома могут быть сердечная недостаточность, почечные заболевания, заболевания печени, эндокринные расстройства, нарушения лимфатической системы и другие патологии.
Отечный синдром часто сопровождается такими симптомами, как тяжесть, боль в поражённых областях, уменьшение подвижности и, в тяжёлых случаях, нарушение функции органов. Лечение направлено на устранение основной причины, использование диуретиков для выведения излишков жидкости и соблюдение диеты с ограничением соли и жидкости.
Чтобы описать методы диагностики отечного синдрома, полезно рассказать о видах отеков. Они бывают следующими:
- Лимфедема – это тип хронического отека, который возникает в результате накопления лимфатической жидкости в организме. Отек от лимфедемы обычно обнаруживается в руках или ногах и может вызывать боль и дискомфорт в пораженной конечности. Липедема – это тип отека, который возникает в обеих ногах. Ее часто путают с лимфедемой, поскольку оба заболевания подразумевают отек конечностей. Однако лимфедема – это расстройство лимфатической системы, а липедема вызвана накоплением жировых отложений в нижних конечностях.
- Флеболимфедема вызывается хронической венозной недостаточностью, которая в конечном итоге подавляет и повреждает лимфатические сосуды. Им становится трудно отводить жидкости, что приводит к флеболимфедеме. Симптомы включают отек стоп, лодыжек и голеней, а также изменения кожи и язвы. Семейный анамнез, травмы, тромбы, беременность и воспаленные вены являются потенциальными причинами флеболимфедемы, наряду с факторами образа жизни, такими как курение и отсутствие физических упражнений.
- Отек мозга может быть результатом черепно-мозговой травмы, снижения кровоснабжения или повреждения мозга. Симптомы включают головные боли, боль или скованность в шее, потерю зрения, тошноту, рвоту или головокружение.
- Отек макулы – это накопление жидкости в макуле, которая находится в центре сетчатки. Основным симптомом является размытость в центре поля зрения. Она может варьироваться от легкой размытости до заметной потери зрения. Может поражать один или оба глаза.
- Периорбитальный отек – это припухлость или воспаление вокруг глаз из-за скопления жидкости. Причиной периорбитального отека может быть инфекция, опухоль, лекарства, операция или травма.
- Периферический отек может поражать ступни, лодыжки, ноги, руки и предплечья. Причины включают сердечную недостаточность, печеночную недостаточность, беременность или ожоги. Симптомы периферического отека обычно включают припухлость, отечность и затруднение движения определенных частей тела.
- Отек с ямкой возникает, когда на коже остается вмятина или ямка после давления на пораженную область. Отек с ямкой может возникнуть в результате плохого кровообращения, обезвоживания, беременности, высокого кровяного давления, диабета или множества других причин. Также может быть побочным эффектом некоторых лекарств.
- Отек легких возникает при аномальном скоплении жидкости в легких, что может привести к одышке. Чаще всего вызывается застойной сердечной недостаточностью, когда сердце не может эффективно перекачивать кровь. Отек легких также может быть вызван некоторыми лекарствами, почечной недостаточностью, пребыванием на большой высоте или серьезной травмой.
Как диагностируется периорбитальный отек
Отек является постоянным симптомом механических повреждений глаз , в число которых входят:
- Тупые травмы : контузия радужки, иридодиализ , подвывих и вывих хрусталика, гемофтальм , разрывы склеры. Симптом определяется со стороны поражения, сочетается с гематомами век, кровоизлияниями в структуры глаза.
- Ранения : повреждение структур глаза инородными телами и посторонними предметами, не остающимися в ране. Вначале отек незначительный, прогрессирует при инфицировании, развитии осложнений.
- Повреждения орбиты : разрыв сухожилия верхней косой мышцы, переломы стенок глазницы. Типичен быстро нарастающий отек. Выявляются гематомы, подкожная эмфизема , экзофтальм или эндофтальм.
Ожоги глаз чаще химические, вызываются щелочами, кислотами, компонентами аэрозольных средств самообороны, строительных красок, лаков. Термические повреждения развиваются под воздействием пара, частиц металла, легковоспламеняющихся смесей для фейерверков. Лучевые ожоги провоцируются ионизирующим излучением, инфракрасными или ультрафиолетовыми лучами.
Особой формой лучевого ожога глаз является снежная слепота – повреждение глаз ультрафиолетовым излучением на большой высоте. Отек при ожогах сочетается со слезотечением, светобоязнью, болями, покраснением кожи век, конъюнктивы. В тяжелых случаях образуются очаги некроза. При термическом воздействии структуры глаза могут оставаться интактными из-за рефлекторного смыкания глазной щели.
Кроме того, выраженная отечность, периорбитальные гематомы наблюдаются при переломах близлежащих костных структур: верхней челюсти, скуловой кости, костей носа. Особо нужно выделить переломы основания черепа (средней черепной ямки), при которых симптом очков – кровоизлияния, отек периорбитальной зоны появляются не сразу, а через 12-24 часов после травмы.
Как лечится периорбитальный отек
Веки (palpebrae) в виде подвижных заслонок прикрывают переднюю поверхность глазного яблока, защищая его тем самым от вредных внешних воздействий. Скользя по глазу при мигательных движениях, они равномерно распределяют слезу и поддерживают необходимую влажность роговой оболочки и конъюнктивы и, кроме того, смывают с поверхности глаза попавшие мелкие инородные тела и способствуют их удалению.Обычное постоянное мигание во время бодрствования совершается рефлекторно. Оно происходит в ответ на раздражение многочисленных нервных окончаний при малейшем подсыхании эпителия роговицы. При яркой вспышке света, пребываний в атмосфере едких паров и газов, малейшем прикосновении к ресницам или внезапно появившейся угрозе повреждения также рефлекторно происходит плотное смыкание век.
Этот защитный рефлекс может вызываться при раздражений слизистой оболочки рта, употреблении оcтрых, горьких, или кислых пищевых продуктов, а также при вдыхании веществ, раздражающих слизистую оболочку носа. Плотное смыкание век во время сна предупреждает засорение глаз и препятствует высыханию роговой оболочки. Кожа век очень тонкая и легко собирается в складки. Она имеет нежные пушковые волоски, сальные и потовые железы. Подкожная клетчатка очень рыхлая и почти совершенно лишена жира. Этим объясняется легкость возникновения отеков век при ушибах, местных воспалительных процессах, заболеваниях сердечно-сосудистой системы, почек и других общих заболеваниях.
Причины
1. Генетика
Если «мешки» появились в раннем детстве или подростковом возрасте и остались насовсем, дело, скорее всего, в наследственной предрасположенности к разрастанию клетчатки. Как правило, при этом такие же «украшения» есть и у родителей.
2. Соль
К отеку век, также приводит чрезмерное увлечение соленой пищей: как известно, соль задерживает в организме воду, большой объем которой «хранит» в себе жировая ткань. В том числе внутри глазницы.
3. Болезни
Задержку воды (отек) в периорбитальной клетчатке могут вызвать:
- болезни почек,
- аллергические заболевания (ринит, конъюнктивит),
- респираторные инфекции,
- воспаления пазух носа.
4. Гормоны
У многих женщин «мешки» под глазами появляются в некоторых фазах менструального цикла. В таких случаях задержка жидкости (отек) связана с изменениями гормонального фона.
5. Ультрафиолетовое излучение
Лишняя «ноша» (отек) может появиться под глазами и у слишком рьяных поклонников курортов и соляриев, в этом случае «виновником» будет избыток ультрафиолетового излучения.
6. Переутомление
Пожалуй, самая частая причина отека век – это общее переутомление и перенапряжение глаз, например, при долгом сидении за компьютером или перед телевизором.
Бороться с отеком век можноприменяя что-нибудь из ассортимента косметических фирм (соответствующие кремы, лосьоны и т.п.) или арсенала народной медицины. Последняя предлагает, например, прикладывать к векам контрастные компрессы – попеременно холодные и горячие – с водным настоем шалфея, ромашки, чая, укропа или фенхеля.
7. Возраст
С возрастом периорбитальная клетчатка по невыясненной пока причине постепенно разрастается и «провисает» под кожу нижнего века. Внешне это проявляется появлением постоянных «мешков» под глазами и постепенным их увеличением.
Независимо от причины, длительно существующие «мешки» под глазами зачастую приводят к постепенному усилению пигментации нижних век. Она визуально усугубляется тенью от самих «мешков», приводя к появлению темных кругов вокруг глаз. У некоторых людей в силу индивидуальных особенностей сквозь кожу век просвечивает капиллярная сеть (особенно после недосыпа или чрезмерных возлияний), что создает все тот же эффект темных кругов. До недавнего времени считалось, что «мешки» под глазами появляются, когда соединительнотканная мембрана теряет эластичность, растягивается, провисает наружу и не может удерживать жировую ткань внутри, образуя своеобразную грыжу. Поэтому при выполнении пластической операции на нижних веках для устранения «мешков» хирурги в первую очередь ушивали и укрепляли глазничную перегородку.
Однако в 2008 году ученые доказали, что появление «мешков» под глазами обусловлено увеличением объема периорбитальной клетчатки. Когда такое увеличение превосходит натяжение глазничной перегородки, жировая ткань выпячивает ее наружу, выходя за пределы глазницы. А увеличиваться объем жировой ткани может из-за ее разрастания или отека.
«Мешки», появившиеся в результате отека, как правило, наиболее заметны после сна и уменьшаются или совсем проходят ближе к вечеру, когда под действием гравитации и стимуляции кровообращения жидкость оттекает от верхней части тела. «Мешки», связанные с разрастанием жировой ткани, постоянны и не зависят от времени суток.
Отек век встречается очень часто, являясь симптомом не только местных, но и общих заболеваний, и нередко волнует больного больше, чем вызвавшее его заболевание.
Могут ли другие заболевания глаз вызывать периорбитальный отек
Среди последствий сотрясения мозга имеются многочисленные и различные по проявлениям осложнения. Так, многократные (повторные) сотрясения вызывают состояние, именуемое dementia pugilistica, или энцефалопатией боксеров; это форма паркинсонизма посттравматического характера, характерная для людей, профессионально занимающихся боксом и периодически переживающих головные травмы. В работах Г. Мартленда, описавшего этот синдром, указываются характерные признаки посттравматической энцефалопатии: небольшое отставание в движениях одной ноги или «шлепки» стопы на ранних стадиях, иногда проблемы с удержанием равновесия, пошатывание; у части больных присутствует хорошо заметная замедленность действий, периодическая спутанность сознания. Иногда проявления болезни остаются слабо выраженными, в других случаях явственно наблюдается волочение ног, заторможенность в движениях, специфические психические нарушения (например, уменьшение используемого словарного запаса), дрожь головы и конечностей.
Осложнения в результате травмы головы могут быть самыми тяжелыми, поэтому на вопрос — что делать при сотрясении мозга — ответ однозначный: обращаться к врачу; ведь черепно-мозговая травма любого типа и степени тяжести может привести к изменению психической составляющей личности и/или физическим нарушениям. К таким осложнениям относятся:
- Возникновение специфической реакции на прием алкоголя или инфицирование организма: в нетрезвом состоянии, при гриппе или ином инфекционном заболевании, у больного наблюдаются помрачение сознания (делирий), вспышки перевозбуждения и другие расстройства психики.
- Расстройства вазомоторного типа, связанные с изменением сосудистого тонуса. Обычно они проявляются:
— настойчивыми, непреходящими головными болями, интенсивность которых резко усиливается при физических нагрузках на организм или просто резких движениях;
— возникающими при физических усилиях и наклоне тела головокружениями;
— чередованием приливов крови в область головы и последующей резкой бледности с повышенной потливостью (часто такие проявления бывают ассиметричными и захватывают какую-либо одну половину головы);
— быстрым наступлением общей усталости, отсутствием концентрации внимания.
- Неконтролируемые всплески эмоций, повышенная раздражительность, склонность человека быстро возбуждаться, легко впадать в ярость, часто с проявлением агрессии по отношению к окружающим. Довольно часто за агрессивными вспышками следует период раскаяния, и больной искренне извиняется за свое поведение.
- Проявление симптомов сотрясения мозга в виде приступов судорог, схожих с эпилептическими припадками.
- Приобретение личностью больного параноидных качеств, а также невротические состояния, когда человек чрезмерно нервничает по любому поводу, тревожится, испытывает страх. Больные утрачивают способность к сосредоточению, жалуются на головные боли, нарушения сна; присутствуют вазомоторные нарушения.
К более редким осложнениям относятся психотические расстройства (психозы), когда больной галлюцинирует, бредит, плохо воспринимает действительность. В отдельных случаях нарушения психики могут привести к деменции — приобретенному слабоумию, характеризующемуся серьезными сдвигами мышления, памяти, утратой критического отношения и способности ориентироваться в реальном окружении, апатичными состояниями.
Чаще других, по мнению специалистов, встречается такие последствия сотрясения головного мозга, как специфический посткоммоционный синдром (название образовано от латинских слов post — «после» и commotio — «трясение»). Он может проявиться и через месяц, и через год после перенесенной травмы в виде резких, труднопереносимых головных болей, приступов головокружения, беспокойного состояния и нарушения режима сна, проблем с концентрацией на каком-либо привычном деле. Психотерапевтическое лечение сотрясения мозга (точнее, его последствий) в этом случае редко оказывается эффективным; рекомендуется симптоматическое лечение, но следует помнить, что прием сильных обезболивающих препаратов может оказаться опаснее самой болезни и стать причиной развития медикаментозной зависимости.